Melanoma:
La importancia del diagnóstico temprano
Resumen
- El melanoma es la forma más grave de cáncer de piel.
- Su incidencia ha ido en aumento en las últimas décadas.
- El melanoma tiene un alto potencial de diseminación a otros órganos del cuerpo (provocar metástasis).
- Los principales factores de riesgo para desarrollarlo son antecedentes personales o familiares de melanoma, antecedente de quemaduras solares, tener muchos lunares, presencia de lunares atípicos y poseer un fenotipo claro (pelo rubio o rojo).
- La "regla de ABCDE" y el "signo del patito feo" pueden ser utilizados por los pacientes para consultar de forma oportuna a un especialista.
- El factor pronóstico de sobrevida más importante para los pacientes con melanoma localizado es el "grosor de Breslow".
- Un diagnóstico temprano de melanoma, en sus fases menos avanzadas, es fundamental para mejorar la las opciones de los pacientes.
Introducción
El melanoma ("lunar canceroso") es la forma más grave de cáncer de piel y su incidencia ha ido en aumento en las últimas décadas. A diferencia de otros tipos de cáncer de la piel, los melanomas son tumores agresivos con alta tendencia a diseminarse a otros órganos del cuerpo (metástasis). La detección precoz del melanoma es crucial para minimizar la morbilidad y la mortalidad de esta enfermedad.
Epidemiología
La incidencia del melanoma cutáneo está aumentando más rápidamente que la de cualquier otro tumor sólido. La incidencia global es de unos 160.000 casos nuevos y 48.000 muertes por año. La incidencia más alta registrada es en Queensland, Australia (56 casos por cada 100.000 personas por año para los hombres y 41 casos por cada 100.000 personas por año para las mujeres).
FACTORES DE RIESGO
Los principales factores de riesgo de melanoma son los siguientes:
Antecedentes personales de melanoma
Antecedentes familiares de melanoma
Exposición solar crónica
Antecedente de quemaduras solares
Presencia de múltiples lunares o de lunares atípicos
Piel clara
Receptores de transplante de órganos (pacientes inmunodeprimidos)
Pacientes con lunares congénitos grandes o gigantes
Los pacientes con mayor riesgo de melanoma se deberían realizar autoexamen mensual y someterse a exámenes regulares una o dos veces al año. Además, deberían ser evaluados si alguna lesión cambia, si aparece alguna nueva lesión o si se cumple algunos de los criterios de la Regla del ABCDE o el Signo del patito feo, que se mencionarán más adelante. Todos los pacientes deben ser educados en relación a la importancia de la protección solar.
DIAGNÓSTICO TEMPRANO:
la regla del ABCDE, el Signo del Patito feo y la dermatoscopía
Además de la revisión regular de toda la piel por un dermatólogo, se han diseñado diferentes métodos orientados a pacientes y médicos generales con el fin de identificar precozmente lesiones sospechosas de melanoma. Los métodos más utilizados son la regla del ABCDE y el signo del patito feo.
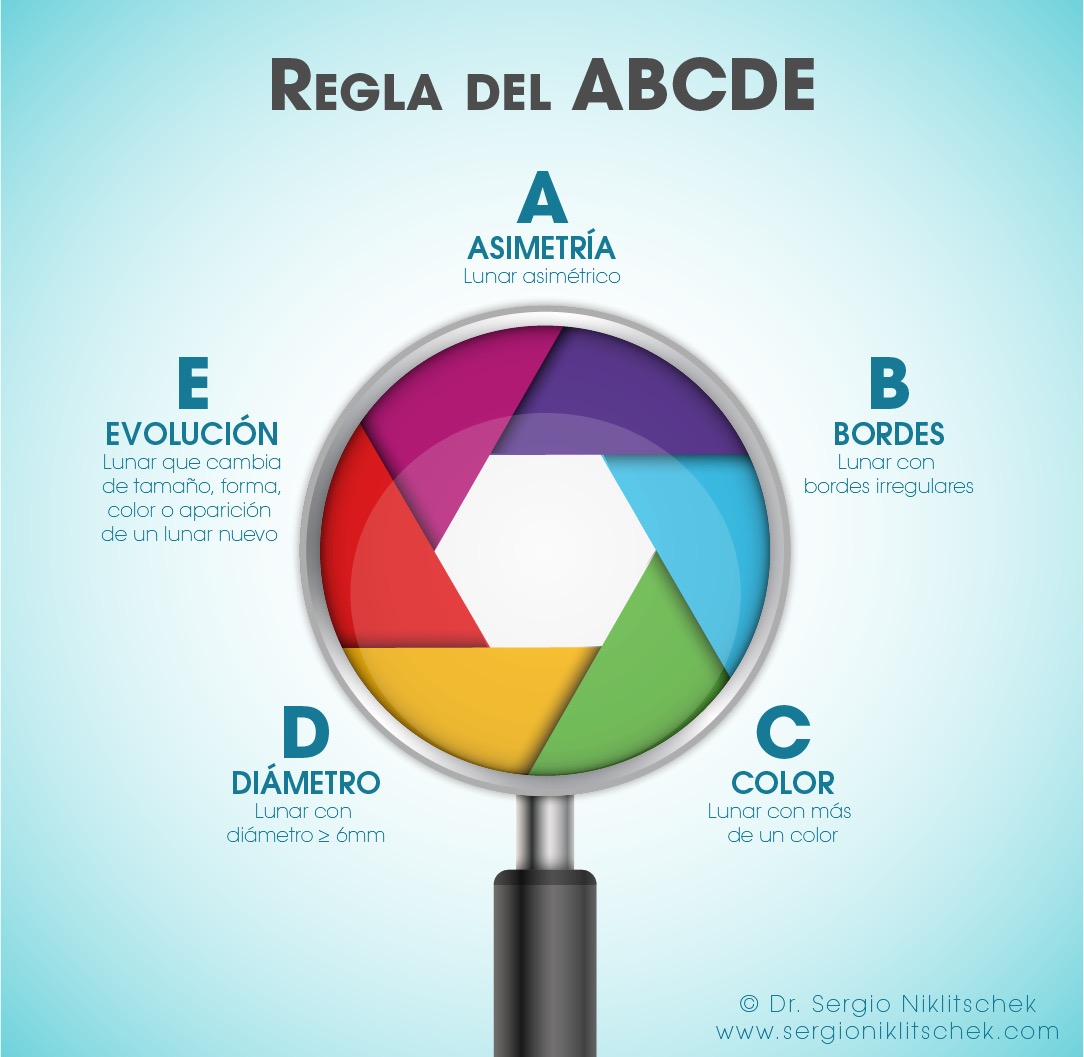
Regla del ABCDE
La regla del ABCDE es un acrónimo que evalúa diferentes características de los lunares. Si algún lunar cumple con alguno de los criterios del ABCDE, debería ser evaluado por un especialista. La regla ABCDE puede no ser aplicable para los melanomas de la unidad ungueal, por lo que también deberían evaluarse lesiones pigmentarías de las uñas o tumores que crecen bajo las uñas.
Asimetría.
Bordes irregulares
Color (más de un color)
Diámetro mayor o igual a 6 mm
Evolución (lesión que cambia de tamaño, forma, color o una lesión nueva)
SIgno del patito feo
El signo del patito feo se basa en la observación de que en un individuo con múltiples lunares, los lunares tienden a ser similares. Cuando un lunar se ve diferente a los lunares que lo rodean, debe ser considerado sospechoso, incluso si no cumple los criterios anteriormente mencionados.
Dermatoscopía
Las nuevas tecnologías han sido de utilidad en el diagnóstico temprano de melanoma. Dentro de ellas, la más utilizada es la dermatoscopía (microscopio de mano usado generalmente en la consulta dermatológica).
Fases de crecimiento
Melanoma in situ
La mayoría de los melanomas se inician como tumores que se limitan a la epidermis. Durante esta etapa, conocida como fase de crecimiento horizontal (melanoma in situ), el melanoma es casi siempre curable mediante cirugía. Esta es la mejor etapa para realizar el diagnóstico de melanoma.
Melanoma invasor
Con el paso del tiempo, el melanoma comienza a infiltrarse en las capas más profundas de la piel, lo que se conoce como fase de crecimiento vertical (melanoma invasor). Una vez que un melanoma entra en fase de crecimiento vertical, posee el potencial de dar metástasis (diseminarse a otros órganos).
Principales subtipos histológicos
Hay cuatro subtipos principales de melanoma cutáneo:
Melanoma de extensión superficial. El melanoma de extensión superficial es el subtipo histológico más común, representando aproximadamente el 70 a 75 por ciento de todos los melanomas. Una cuarta parte aparece sobre un lunar preexistente, mientras que la mayoría parece surgir de novo. Los lugares más frecuentes de aparición son el tronco en hombres y mujeres y las extremidades inferiores en las mujeres.
Melanoma nodular. Los melanomas nodulares son el segundo tipo más común y representan el 15 a 30 por ciento de todos los melanomas. Los melanomas nodulares no tienen crecimiento horizontal identificable (no pasan por el estado de melanoma in situ) y entran en la fase de crecimiento vertical casi desde sus inicios.
Lentigo maligno melanoma. El lentigo maligno melanoma se presenta con mayor frecuencia en personas mayores, en zonas de piel dañadas por el sol. Representan aproximadamente el 10 a 15 por ciento de todos los melanomas. Pueden pasar años antes del inicio de la fase de crecimiento vertical.
Melanoma lentiginoso acral. El melanoma lentiginoso acral representa menos del 5 por ciento de todos los melanomas. Sin embargo, es el tipo más común de melanoma en personas de piel oscura. Surgen con mayor frecuencia en la zona palmar, plantar, subungueal y en las superficies mucosas. Aproximadamente un cuarto de estas lesiones son amelanóticas (sin pigmento). El melanoma subungueal surge de la matriz de la uña y por lo general se presenta como una banda longitudinal de color café o negro. La pigmentación del pliegue ungueal proximal (signo de Hutchinson) es un hallazgo característico. El melanoma subungueal también puede presentarse como un tumor bajo la uña.
Variantes menos comunes incluyen:
Melanoma amelanótico. Es un melanoma que se presenta sin pigmento, lo que a menudo conduce a un considerable retraso en el diagnóstico y un peor pronóstico. Si bien todos los tipos de melanoma pueden presentarse como lesiones amelanóticas, esto se observa con más frecuencia con los tipos nodulares y desmoplásicos.
Melanoma spitzoide. Son un subconjunto de melanomas que tienen una estrecha semejanza morfológica a los nevos de Spitz (lesiones benignas). En algunos casos puede ser muy difícil hacer la diferenciación histológica entre ambos.
Melanoma desmoplásico. Se presenta como una placa de crecimiento lento, a menudo sin pigmento, normalmente en zonas expuestas al sol y en pacientes mayores. Debido a su apariencia atípica, muchas veces puede confundirse con una cicatriz o con otras lesiones, favoreciendo un diagnóstico tardío. Aunque los melanomas desmoplásico son a menudo localmente agresivos, el pronóstico parece ser mejor que la de otros melanomas cutáneos de la misma etapa.
Genética
Las mutaciones autosómicas dominantes son responsables del 5 al 10 por ciento de los melanomas cutáneos. Los genes que más consistentemente se han identificado en las familias propensas a desarrollar melanoma son el gen CDKN2A y el gen CDK4. Las pruebas genéticas de melanoma familiar generalmente sólo se realizan en el contexto de estudios de investigación. Las pacientes con melanoma mucoso y melanoma lentiginoso acral tienen un mayor riesgo de tener mutación en c-kit, lo que puede tener implicancias terapéuticas en casos de enfermedad metastásica.
PRONÓSTICO
El grosor de Breslow (grosor del melanoma medido en milímetros) es el factor pronóstico más importante para los pacientes con melanoma localizado. Los hallazgos histológicos de ulceración y el índice mitótico son también características relevantes. Las tasas de sobrevida disminuyen a medida que aumenta el grosor de Breslow, por lo que la detección precoz del melanoma es crucial para mejorar los resultados y salvar vidas. Las tasas de sobrevida a 10 años según el grosor de Breslow son las siguientes:
T1: grosor de Breslow ≤1 mm: 92% de sobrevida promedio a 10 años.
T2: grosor de Breslow 1,01 a 2,00 mm: 80% de sobrevida promedio a 10 años.
T3: grosor de Breslow 2,01 a 4,00 mm: 63% de sobrevida promedio a 10 años.
T4: grosor de Breslow > 4 mm: 50% de sobrevida promedio a 10 años.
Tratamiento quirúrgico
Paso 1: Biopsia de piel
Ante una lesión sospechosa de melanoma, se debe realizar una biopsia de piel. Idealmente se debe extirpar la lesión completa con un marge de 1 a 3 mm. Para lesiones grande o en sitios anatómicamente complejos, es aceptable una biopsia incisional (sacar parte de la lesión).
Paso 2: Ampliación de márgenes
Si la biopsia confirma el diagnóstico de melanoma, la resección quirúrgica adecuada (ampliación de márgenes) hasta la fascia profunda es el elemento central del tratamiento. El tamaño de la ampliación depende del grosor de Breslow:
Melanoma in situ: ampliación de 5 mm. En algunos casos puede ser necesario 1 cm.
Breslow menor a 1 mm (T1): ampliación de 1 cm.
Breslow entre 1 y 2 mm (T2): ampliación de 1 a 2 cm.
Breslow entre 2 y 4 mm (T3): ampliación de 2 cm.
Breslow mayor a 4 mm (T4): ampliación de 2 cm.
Paso 3: evaluar necesidad de linfonodo centinela
En algunos pacientes es de utilidad la biopsia de linfonodo centinela. Generalmente se indican en pacientes con ganglios clínicamente negativos, con un Breslow ≥0.75 mm y en aquellos con Breslow <0,75 mm si hay características de alto riesgo en la biopsia (ulceración, alto índice mitótico o invasión linfovascular).
Tratamiento para pacientes con enfermedad avanzada
El melanoma metastásico es casi siempre incurable, con una media de sobrevida de 6 a 9 meses, con una tasa de sobrevida a 1 año del 25% y una sobrevida a 3 años de 15%. Sin embargo, este panorama ha cambiado espectacularmente en los últimos años. Dos enfoques terapéuticos distintos han demostrado aumentar la sobrevida de los pacientes con melanoma metastásico: la inmunoterapia y la terapia dirigida a mutaciones moleculares. Los principales tratamientos que se han desarrollado son los siguientes:
Inmunoterapia
Anticuerpos anti CTLA-4 (Ipilimumab)
Anticuerpos anti PD-1 (Pembrolizumab, Nivolumab)
Terapia dirigida a mutaciones moleculares:
Inhibidores de la vía MAP quinasa:
Inhibidores de MEK (Trametinib, Cobimetinib)
Inhibidores de BRAF (Vemurafenib, Dabrafenib)
Inhibidores de KIT (imatinib)
Conclusión
El melanoma es un cáncer de piel con alta tendencia a dar metástasis. Si el melanoma es detectado precozmente, las posibilidades de curación son altas. Si el diagnóstico se realiza de manera tardía, la sobrevida de los pacientes es baja. La detección precoz del melanoma es crucial para minimizar la morbilidad y la mortalidad de los pacientes con melanoma.
Dr. Sergio Niklitschek L.
Referencias
American Academy of Dermatology Ad Hoc Task Force for the ABCDEs of Melanoma, Tsao H, Olazagasti JM, et al. Early detection of melanoma: reviewing the ABCDEs. J Am Acad Dermatol 2015; 72:717.
Chapman et al. Improved survival with vemurafenib in melanoma with BRAF V600E mutation. N Engl J Med 2011; 364:2507.
Eggermont AM et al. Cutaneous melanoma. Lancet. 2014 Mar 1;383(9919):816-27.
Larkin J et al. Combined Nivolumab and Ipilimumab or Monotherapy in Untreated Melanoma. N Engl J Med 2015; 373:23.
MacKie RM, Hole DJ. Incidence and thickness of primary tumours and survival of patients with cutaneous malignant melanoma in relation to socioeconomic status. BMJ 1996; 312:1125.
Marsden JR, Newton-Bishop JA, Burrows L, et al. Revised U.K. guidelines for the management of cutaneous melanoma 2010. Br J Dermatol 2010; 163:238.
Mayer JE, Swetter SM, Fu T, Geller AC. Screening, early detection, education, and trends for melanoma: current status (2007-2013) and future directions: Part I. Epidemiology, high-risk groups, clinical strategies, and diagnostic technology. J Am Acad Dermatol 2014; 71:599.e1.
Paddock LE, Lu SE, Bandera EV, et al. Skin self-examination and long-term melanoma survival. Melanoma Res 2016; 26:401.
Sober AJ, Chuang TY, Duvic M, et al. Guidelines of care for primary cutaneous melanoma. J Am Acad Dermatol 2001; 45:579.
Stone M. Initial surgical management of melanoma of the skin and unusual sites. In: UpToDate, Post, TW (Ed), UpToDate, Waltham, MA, 2016.
Swetter et al. Clinical features and diagnosis of cutaneous melanoma. In: UpToDate, Post, TW (Ed), UpToDate, Waltham, MA, 2016.
Siegel RL, Miller KD, Jemal A. Cancer statistics, 2016. CA Cancer J Clin 2016; 66:7.
Watts CG, Dieng M, Morton RL, et al. Clinical practice guidelines for identification, screening and follow-up of individuals at high risk of primary cutaneous melanoma: a systematic review. Br J Dermatol 2015; 172:33.
AVISO LEGAL DE RESPONSABILIDAD
La información contenida en este sitio es entregada únicamente con fines educativos y no debe ser usada para diagnosticar o tratar ningún problema de salud o enfermedad. Si bien la información deriva de investigaciones científicas y literatura médica, no podemos garantizar su exactitud, exhaustividad o vigencia. En caso de un problema médico, por favor consulte con un especialista. El o los autores se reservan el derecho de modificar cualquier tipo de información publicada en el sitio web, sin que exista obligación de avisar previamente o de poner en conocimiento a los usuarios, entendiéndose como suficiente la publicación en el sitio web. Además de lo anterior, el o los autores se eximen de cualquier tipo de responsabilidad o daño que pudiera surgir a partir de esta u otras publicaciones presentes en el sitio web.