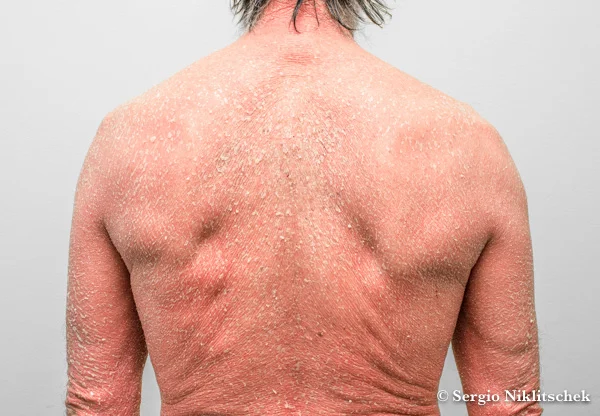
Psoriasis
Resumen
- La psoriasis es una enfermedad inflamatoria crónica relativamente frecuente.
- En el desarrollo de la psoriasis influyen factores genéticos y ambientales.
- La psoriasis no es una enfermedad contagiosa.
- Además de la piel, puede afectar las uñas, las articulaciones y asociarse al desarrollo de otras enfermedades.
- Las lesiones pueden tener un alto impacto en la calidad de vida de los pacientes.
- Si bien no existe un tratamiento curativo, las terapias actuales pueden lograr un alto grado de mejoría.
Introducción
La psoriasis es una enfermedad inflamatoria crónica, frecuente, que ocurre en personas genéticamente susceptibles y que puede tener manifestaciones cutáneas, ungueales, articulares y sistémicas.
Epidemiología
La psoriasis es una enfermedad relativamente común y distintos estudios han estimado que afecta entre el 0.91 y el 8.5 por ciento de las personas.
Factores de riesgo
Tanto factores genéticos como ambientales desempeñan un rol en el desarrollo de la psoriasis.
Factores Genéticos
Los factores genéticos juegan un papel importante en la susceptibilidad a la psoriasis y se han identificado múltiples genes que podrían estar involucrados. Muchos de estos genes están implicados en la regulación del sistema inmunológico. Sólo por mencionar algunos, el locus de susceptibilidad a psoriasis (PSORS1) se considera el principal determinante genético de la psoriasis. El HLA-Cw6 se ha asociado a la aparición temprana de psoriasis y a la variante denominada psoriasis guttata. El HLA-B17 puede estar asociado con una presentación más grave de la enfermedad. Los genes de las interleuquinas 12 (IL-12) y 23 (IL-23) también se han implicado en el desarrollo de la psoriasis.
Otros factores
Además de la genética, múltiples exposiciones y otras características se han propuesto como factores de riesgo o factores agravantes para la psoriasis. Algunos medicamentos, traumatismos, la obesidad, el alcohol, el tabaquismo, el estrés, las infecciones y el déficit de vitamina D, entre otros, han sido relacionados con el desarrollo o el empeoramiento de la psoriasis.
Fisiopatología
Históricamente, la psoriasis fue vista principalmente como una enfermedad de hiperproliferación de queratinocitos (células de la piel). Sin embargo, hoy se sabe que el sistema inmune tiene un rol central en el desarrollo de la enfermedad. Esta nueva forma de entender la psoriasis ha tenido un impacto significativo en el desarrollo de nuevas terapias, como los agentes biológicos.
Principales formas clínicas
Psoriasis se produce en una variedad de formas clínicas. Las principales categorías clínicas incluyen:
Psoriasis vulgar en placas
La psoriasis vulgar es la presentación más común de psoriasis. Se presenta con placas eritematosas (rojizas), bien delimitadas, con escamas plateadas en su superficie. El cuero cabelludo, codos, rodillas, zonas extensoras y la zona lumbar son lugares comúnmente afectados. Las lesiones generalmente se distribuyen de forma simétrica. La severidad puede variar desde una enfermedad localizada a la participación de una gran parte de la superficie corporal. Clásicamente se describe que los pacientes presentan fenómeno de Koebner, que describe el desarrollo de placas psoriáticas en los sitios de trauma de la piel. Otro fenómeno clásico es el signo de Auspitz, que se refiere a la visualización de los puntos sangrantes después de la eliminación de la escama que recubre una placa psoriásica.
Psoriasis guttata.
La psoriasis guttata (psoriasis en gotas) es una variante de la psoriasis, que se caracteriza por la presencia de múltiples placas psoriáticas pequeñas. Generalmente se presenta en adolescentes y adultos jóvenes, pero puede ocurrir a cualquier edad. El tronco y las extremidades proximales son los sitios más afectados. La erupción puede presentarse en pacientes sin historia previa de psoriasis o como una nueva presentación de psoriasis en pacientes con enfermedad preexistente. Muchos casos de psoriasis guttata son gatillados por faringitis estreptocócica. La psoriasis guttata puede remitir espontáneamente o dar paso a una psoriasis vulgar.
Psoriasis palmoplantar
La psoriasis palmoplantar es la psoriasis que afecta las palmas y plantas. Puede ser muy dolorosa e incapacitante, debido a la formación de fisuras.
Psoriasis pustular
La psoriasis pustular es un subtipo menos común de psoriasis que se caracteriza por la aparición de pústulas. Puede desarrollarse de forma independiente o en asociación con otras formas de psoriasis. Se presenta como una enfermedad aguda, subaguda o erupción pustular crónica. Eventualmente puede tener complicaciones que amenazan la vida. El reconocimiento de las mutaciones en el gen que codifica el antagonista del receptor de IL-36 en algunos pacientes con GPP ha dado nuevos conocimientos sobre la patogénesis de esta condición. Causas reportadas de psoriasis pustular incluyen el embarazo (impétigo herpetiforme), infecciones y la retirada de corticoides orales. La pústula espongiforme de Kogoj es un hallazgo histológico característico de la psoriasis que es más prominente en la variante pustular.
Las presentaciones clínicas de la psoriasis pustulosa tradicionalmente se han clasificado en las formas generalizadas y localizadas.
Psoriasis pustular generalizada. Afecta gran parte de la superficie corporal.
Aguda: psoriasis pustulosa generalizada de Von Zumbusch. Es la forma más grave de psoriasis pustular y puede ser potencialmente mortal. El impétigo herpetiforme es un tipo de psoriasis pustular generalizada que puede ocurrir durante el embarazo.
Psoriasis pustular generalizada anular.
Localizada. Afecta principalmente las manos y los pies.
Acrodermatitis continua de Hallopeau. Condición crónica que comienza en los dedos de las manos.
Pustulosis palmoplantar (pustulosis palmaris et plantaris). Condición crónica en la que la aparición de pústulas se limita a las palmas y a las plantas. Existe controversia sobre si este tipo de psoriasis es una variante de psoriasis o un trastorno independiente que se produce con mayor frecuencia en pacientes con psoriasis. Está fuertemente asociada con el tabaquismo.
Psoriasis eritrodérmica
La psoriasis eritrodérmica es una manifestación poco común que puede ser aguda o crónica. Se caracteriza por eritema (piel rojiza) que afecta gran parte de la superficie corporal. Estos pacientes tienen un alto riesgo de complicaciones relacionadas con la pérdida de la barrera cutánea, tales como infecciones y alteraciones electrolíticas.
Psoriasis inversa
La psoriasis inversa es la variante de psoriasis que afecta los pliegues. Esta presentación se llama "inversa", ya que es inversa a la forma vulgar de psoriasis, que afecta las zonas extensoras. Esta variante puede ser fácilmente diagnosticada de forma errónea como una infección micótica o bacteriana ya que con frecuencia no hay descamación visible.
Psoriasis ungueal
La psoriasis frecuentemente produce alteraciones en las uñas. Frecuentemente es confundida con onicomicosis (hongos en las uñas). La psoriasis ungueal es más común en pacientes con artritis psoriásica. La presencia de enfermedad de las uñas puede ser importante para el diagnóstico, a menudo proporcionando valiosa evidencia de apoyo de la enfermedad en los casos difíciles. La psoriasis ungueal ocurre por compromiso psoriático del lecho o de la matriz ungueal.
Manifestaciones clínicas relacionadas con el compromiso de la matriz ungueal incluyen:
Pits: depresiones puntiformes en la superficie de la uña
Leuconiquia: decoloración blanca en la superficie de la uña
Lúnula roja: áreas puntiformes rojas dentro de la lúnula.
Desmoronamiento ungueal: fragilidad y desintegración de la lámina ungueal.
Manifestaciones clínicas relacionadas con compromiso del lecho ungueal incluyen:
Manchas de aceite: áreas irregulares de coloración amarilla o rosa, también conocido como "manchas de color salmón".
Onicolisis: la separación distal de la lámina ungueal del lecho ungueal.
Hiperqueratosis subungueal: acumulación de material bajo la lámina ungueal.
Hemorragias en astilla: zonas lineales de hemorragias visibles a través de la superficie de la uña
trastornos asociados a la psoriasis
Aunque la psoriasis se asocia clásicamente con el desarrollo de placas inflamatorias en la piel, diferentes estudios han mostrado que los pacientes con psoriasis tienen mayor riesgo de padecer múltiples otras enfermedades. La naturaleza inflamatoria crónica de la psoriasis puede contribuir a estas asociaciones. Ejemplos de trastornos asociados con la psoriasis incluyen la artritis psoriática, la obesidad, el síndrome metabólico, hipertensión, diabetes, aterosclerosis, enfermedades autoinmunes, entre otros.
Artritis psoriática
La artritis psoriásica afecta aproximadamente al 30 por ciento de los pacientes con psoriasis. La artritis psoriásica se caracteriza por rigidez, dolor, hinchazón y dolor de las articulaciones y sus ligamentos y tendones circundantes (dactilitis y entesitis). El curso de la artritis psoriásica es variable e impredecible y puede ir desde la afectación articular leve hasta una artropatía severa e incapacitante. El compromiso ungueal es común en los pacientes con artritis psoriática.
Diagnóstico
En la mayoría de los pacientes, el diagnóstico de psoriasis se hace mediante la historia clínica y el examen físico. En algunos casos, se necesita una biopsia de piel para descartar otras condiciones. Además de lo anterior, los pacientes con diagnóstico de psoriasis deberían ser evaluados en busca de signos o síntomas de la artritis psoriásica.
Tratamiento
La psoriasis es una enfermedad crónica que puede tener un efecto significativo en la calidad de vida.
Si bien no existe un tratamiento curativo para la psoriasis, hay numerosas terapias que permiten un alto grado de mejoría. La elección del tratamiento depende de diferentes factores, tales como tipo de psoriasis, la severidad, los efectos secundarios de los medicamentos, las preferencias del paciente y los costos.
El tratamiento de la psoriasis puede dividirse en tres grandes categorías: tratamientos tópicos, fototerapia y tratamientos sistémicos. La psoriasis en zonas limitadas de la piel (menos del 5 a 10 por ciento de la superficie corporal) frecuentemente pueden ser tratadas con productos tópicos. Para pacientes con un compromiso más extenso, la fototerapia o los tratamientos sistémicos son generalmente necesarios.
Tratamientos tópicos
Los tratamientos tópicos más frecuentemente utilizados incluyen a los corticoides tópicos, emolientes, ácido salicílico, análogos de vitamina D (como calcipotriol), derivados del alquitrán, tacrolimus, pimecrolimus y retinoides tópicos.
Fototerapia
Para pacientes que no puedan lograr una mejoría adecuada sólo con tratamientos tópicos, las terapias con luz pueden ser una buena alternativa. En general, la fototerapia está contraindicado en pacientes con antecedentes de melanoma o cáncer de piel no melanoma extenso.
Dentro de los tipos más utilizados se encuentran:
Fototerapia UVB de banda angosta (311 nm). Posee la ventaja de que no se necesita usar fotosensibilizante.
Fotoquimioterapia (PUVA). Requiere el uso de algún fotosensibilizante (psoraleno) oral o tópico. El aumento de la sensibilidad a la luz generalmente dura unas 8 horas post tratamiento, por lo que el uso de sombrero, protector solar y gafas de sol son fundamentales. Una preocupación con la PUVA es un aumento en el riesgo de cáncer de piel, generalmente después de 200 sesiones. La supervisión continua está indicada en pacientes que han recibido cursos prolongados de PUVA.
Tratamientos sistémicos
Las opciones para la terapia sistémica incluyen fármacos inmunosupresores o inmunomoduladores tales como metotrexato, ciclosporina, azatioprina, retinoides, apremilast (inhibidor de la fosfodiesterasa), tofacitinib (inhibidor de JAK) y agentes biológicos.
El metotrexato es un antagonista del ácido fólico que ha sido utilizado con éxito en el tratamiento de la psoriasis por más de 30 años. También es eficaz para el tratamiento de la artritis psoriásica y la psoriasis ungueal. El metotrexato se administra generalmente a dosis bajas una vez por semana. La administración puede ser oral, intravenosa, intramuscular, o subcutánea. A diferencia de la ciclosporina, que se utiliza generalmente en periodos cortos de tratamiento, el metotrexato puede ser usado para la terapia a largo plazo. El uso concomitante de ácido fólico protege contra algunos de los efectos secundarios más comunes.
Los retinoides sistémicos (derivados de la vitamina A) se utilizan para los pacientes con psoriasis severa, incluyendo las formas postulares y eritrodérmicas. El retinoide más utilizado en psoriasis es la acitretina, que se puuede utilizar en combinación con fototerapia.
La ciclosporina es un supresor de células T eficaz en el tratamiento de pacientes con psoriasis severa. Tiene el beneficio de que la respuesta terapéutica es rápida. Estrecha monitorización se requiere ya que la toxicidad renal y la hipertensión son comunes y a menudo limita el uso a largo plazo de la ciclosporina en pacientes con psoriasis.
Los agentes biológicos son importantes alternativas de tratamiento para los pacientes con psoriasis moderada a severa. En general tienen una excelente eficacia y buena tolerabilidad. Las terapias biológicas disponibles para el tratamiento de la psoriasis incluyen los agentes anti-TNF (infliximab, adalimumab, etanercept), los anticuerpos anti-interleuquina 12/23 (ustekinumab) y los anticuerpos anti-interleuquina 17 (secukinumab / risankizumab), entre otros. El alto costo de estos medicamentos es el principal factor que limita su uso actualmente.
Conclusión
La psoriasis es una enfermedad inflamatoria crónica relativamente frecuente. Las lesiones pueden tener un alto impacto en la calidad de vida de los pacientes. Si bien no existe un tratamiento curativo, las terapias actuales pueden lograr un alto grado de mejoría.
Dr. Sergio Niklitschek L.
Referencias
Menter A, Griffiths CE. Current and future management of psoriasis. Lancet 2007; 370:272.
Nast A et al. European S3-Guidelines on the systemic treatment of psoriasis vulgaris--Update 2015--Short version--EDF in cooperation with EADV and IPC. J Eur Acad Dermatol Venereol. 2015 Dec;29(12):2277-94. doi: 10.1111/jdv.13354.
Feldman S. Epidemiology, clinical manifestations, and diagnosis of psoriasis. In: UpToDate, Post, TW (Ed), UpToDate, Waltham, MA, 2016.
Oram Y, Akkaya AD. Treatment of nail psoriasis: common concepts and new trends. Dermatol Res Pract 2013; 2013:180496.
Farley E, Menter A. Psoriasis: comorbidities and associations. G Ital Dermatol Venereol 2011; 146:9.
Kalb R. Pustular psoriasis: Pathogenesis, clinical manifestations, and diagnosis. In: UpToDate, Post, TW (Ed), UpToDate, Waltham, MA, 2016.
Feldman S. Treatment of psoriasis. In: UpToDate, Post, TW (Ed), UpToDate, Waltham, MA, 2016.
Blauvelt A, Ehst B. Pathophysiology of psoriasis. In: UpToDate, Post, TW (Ed), UpToDate, Waltham, MA, 2016.
AVISO LEGAL DE RESPONSABILIDAD
La información contenida en este sitio es entregada únicamente con fines educativos y no debe ser usada para diagnosticar o tratar ningún problema de salud o enfermedad. Si bien la información deriva de investigaciones científicas y literatura médica, no podemos garantizar su exactitud, exhaustividad o vigencia. En caso de un problema médico, por favor consulte con un especialista. El o los autores se reservan el derecho de modificar cualquier tipo de información publicada en el sitio web, sin que exista obligación de avisar previamente o de poner en conocimiento a los usuarios, entendiéndose como suficiente la publicación en el sitio web. Además de lo anterior, el o los autores se eximen de cualquier tipo de responsabilidad o daño que pudiera surgir a partir de esta u otras publicaciones presentes en el sitio web.